Obesità
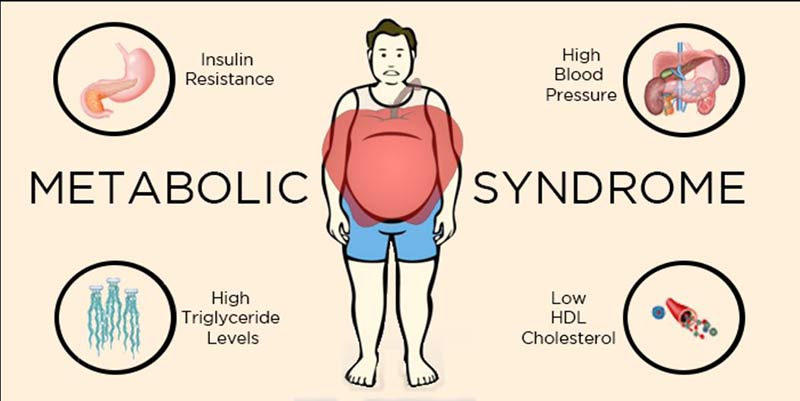
L’obesità è un accumulo anomalo o eccessivo di grasso nei tessuti adiposi addominali e viscerali del corpo, negli uomini più che nelle donne. Per valutare la entità dell’obesità si calcola l’Indice di Massa Corporea o IMC: il peso corporeo (in kg) per altezza (in m.). Normalmente l’IMC oscilla fra i 18,5 e i 25, oltre 25 la persona è considerata in soprappeso ed oltre i 30 è obesa.
L’obesità si associa sempre a disordini endocrini, coinvolgendo sia ormoni peptidici (insulina e glucagone), sia ormoni steroidei (cortisone, testosterone, cortisolo) e, d’altro canto, le alterazioni di questi ormoni portano alla stessa obesità. Molte disormonosi si instaurano in relazione alla presenza del grasso corporeo e regrediscono con il dimagrimento. L’ingrandimento della cellula adiposa è regolato dalle adipochine (corrispondenti alle citochine proteiche), la cui produzione, a sua volta, risente della dimensione dell’adipocita e dell’accumulo di grasso nel suo interno.
1) Interleuchina-6, viene prodotta dal tessuto adiposo ed aumenta nell’obesità e negli stati di insulino-resistenza, provocando l’attivazione di processi infiammatori ed induce la sensazione di stanchezza.
2) TNF-alfa (acronimo di Tumour Necrosis Factor, fattore di necrosi tumorale) ГЁ prodotto dagli adipociti in presenza di insulino-resistenza e provoca insulino-resistenza quando la cellula adiposa si ingrandisce perchГ© altera il sistema recettoriale insulinico.
3) Leptina, questo ormone viene prodotto dagli adipociti in base alla dimensione della cellula adiposa e trasmette un segnale di sazietà all’ipotalamo allo scopo di evitare l’incremento di volume cellulare. Essa regola anche alcuni processi infiammatori;
4) Adiponectina, viene prodotta in discreta quantità dal tessuto adiposo, svolge azione antinfiammatoria in antagonismo rispetto a TNF-alfa e interleuchina-6
5) Le adipocitochine, sono delle proteine “messaggere” nei processi dell’infiammazione.
Molti fattori portano al sovrappeso e obesità:
- la predisposizione ereditaria,
- fattori ambientali,
- abitudini di vita, sedentarietà,
- invecchiamento,
- gravidanze,
- disendocrinopatie,
- terapie ormonali con steroidi,
- condizioni di stress persistente.
· Il diabete di tipo 2, più del diabete di tipo 1, è associato all’obesità e al sovrappeso, perché il rischio di comparsa del diabete di tipo 2 è alto con un IMC (indice di massa corporea) pari a 30, soprattutto nei soggetti geneticamente predisposti.
L’obesità predispone anche all’ipertensione ed alle dislipidemie. Gli obesi possono avere valori elevati di colesterolo LDL, e di trigliceridi, mentre è basso il livello del colesterolo HDL, “colesterolo buono”. Tutte queste situazioni patologiche regrediscono in parallelo alla perdita di peso, all’esercizio fisico ed alla dieta.
Ipertensione arteriosa. L’ipertensione arteriosa è una componente costante della S.M., associata spesso anche al diabete tipo 2. In sua presenza il miocardio si ipertrofizza perché gli è richiesta una maggiore forza elettiva. A ciò si aggiunge la disfunzione endoteliale da ipertensione e da iperinsulinemia, soprattutto se associata allo stress ossidativo. In tali condizioni le cellule miocardiche vanno incontro a necrosi. Il risultato finale è una ipertofia ventricolare sinistra con miocardiopatia.
Nel 70% dei soggetti ipertesi, obesi o non, si rileva una insulino-resistenza e un’iperinsulinemia che favoriscono il riassorbimento, creando una maggior resistenza alla terapia ipotensiva.
L’Ossido Nitrico, sembra svolgere una funzione protettiva sul sistema vascolare perché inibisce l’attivazione delle piastrine, il reclutamento dei leucociti, l’ispessimento della neointima, l’ossidazione delle LDL, soprattutto quelle che tendono ad accumularsi nella placca ateromasica.
Trattare, uno ad uno, i singoli fattori di rischio della sindrome metabolica è difficile e talvolta impossibile; tuttavia un cambiamento drastico dello stile di vita, la perdita di peso corporeo, una alimentazione adatta, una attenta integrazione con farmaci tradizionali, in alcuni casi, possono migliorare tutti i fattori della sindrome metabolica e contribuiscono a ridurre la pressione sanguigna, a migliorare i livelli di colesterolo e zucchero nel sangue. Questi cambiamenti sono fondamentali.
Esercizio. I medici raccomandano di svolgere dai 30 ai 60 minuti di esercizio fisico di intensità moderata, come camminare a passo svelto, ogni giorno.
Consigli per perdere peso.
Perdere anche solo dal 5 per cento al 10 per cento del peso corporeo può ridurre i livelli di insulina e la pressione sanguigna.
Mangiare sano. La dieta adeguata, come molti regimi alimentari per mangiare sano, limita i grassi non salutari a favore di frutta, verdura, pesce e cereali integrali.
Smettere di fumare. Fumare aumenta la resistenza all’insulina e peggiora la sindrome metabolica. Parlate con il vostro medico se avete bisogno di aiuto per eliminare quest’abitudine.
Dislipidemie
La maggior parte dei pazienti che presentano aterosclerosi precoce non sono affetti da iperlipemie gravi, ma aumenta solo il colesterolo LDL ed i trigliceridi che comunque rappresentano un determinante principale della malattia coronarica. L’aumento del grasso viscerale, la pressione arteriosa elevata e l’insulino-resistenza sono spesso associati ad un incremento dei trigliceridi .
Ipogonadismo – Il testosterone
Nella sindrome metabolica è frequente una riduzione della produzione di testosterone che sembra aggravare le alterazioni metaboliche della sindrome stessa e le sue conseguenze sul sistema cardiovascolare. La carenza del testosterone, come avviene nell’età avanzata, è responsabile della diminuzione del desiderio sessuale, impotenza, riduzione della potenza muscolare ed affaticabilità, aumento del peso corporeo, innalzamento del colesterolo, diminuzione dell’attenzione, osteoporosi, ecc. Ma, recentemente, è emerso che l’abbassamento del testosterone costituisce anche un importante fattore di rischio per malattie cardiovascolari, quali l’infarto, alla pari dell’ipertensione del diabete e dell’ipercolesterolemia. Una diminuzione dei livelli di testosterone è presente in circa il 7% degli uomini e delle donne fra i 40 e 60 anni. Tale percentuale sale al 20% nei soggetti tra i 60 e gli 80 anni e al 35% in quelli di età superiore agli 80 anni. Nel tessuto adiposo viscerale sono presenti recettori per il testosterone, che, in tal modo, interviene per il riassorbimento del grasso viscerale. Dosi elevate di anabolizzanti peggiorano la sensibilità all’insulina e la tolleranza al glucosio.
Un interessante studio su 122 soggetti maschi, di età fra i 36 e i 69 anni, con bassi livelli di testosterone, ha evidenziato che in 47 casi era presente la sindrome metabolica. Dopo due anni di terapia con testosterone, il 77% di questi non aveva più sintomi ed i livelli di PCR (proteina C reattiva ), indice dello stato di flogosi collegata alle patologie cardiache, erano scesi. La novità terapeutica è rappresentata dalla possibilità di somministrazione intramuscolare di testosterone depot fenilpropionato, o undecanoato, una ogni 3 mesi, per coprire il fabbisogno per un intero anno e ciò ha consentito un rapido rialzo dei livelli ormonali, senza sbalzi.
Il presidente della Società Italiana di Urologia, Prof. Vincenzo Mirone, ha dichiarato che la terapia con testosterone nella sindrome metabolica per periodi prolungati è determinante. Non solo non aumenta il rischio di cancro della prostata, ma può essere impiegato senza controindicazioni e conclude: “ Siamo giunti alla conclusione che somministrare il testosterone nei soggetti maschi che hanno bassi livelli di questo ormone può migliorare o eliminare la sindrome metabolica e che molto probabilmente abbasserà i livelli di rischio di diabete e malattie cardiovascolari” .
Una controindicazioni al trattamento con testosterone è rappresentato dal sospetto, o dalla presenza accertata, di carcinoma prostatico e da situazioni borderline come la neoplasia intraepiteliale della prostata, considerata il precursore diretto dell’adenocarcinoma. Ma va fatto notare che anche la dieta e l’attività fisica migliorano il quadro metabolico e la produzione del testosterone.
DISENDOCRINIE
Iperinsulinismo ed insulinoresistenza. Ricordiamo che per insulino-resistenza si intende un aumento della quantità di insulina necessaria per riportare la glicemia a valori normali, dopo assunzione dei cibi. Spesso si associa una insufficiente inibizione della produzione notturna dell’insulina; ne consegue una iperinsulinemia post prandiale che ГЁ un fattore di rischio per l’evoluzione peggiorativa della patologia cardiovascolare, della cardiopatia ischemica e per la comparsa precoce del diabete. La insulinoresistenza non ГЁ prerogativa esclusiva dei diabetici e non sempre ГЁ associata ad una iperglicemia o all’obesità. Il 25% della popolazione ГЁ geneticamente capace di produrre insulina in quantità e rapidità notevole, anche dopo assunzione di alimenti a basso indice glicemico. E’ certo che l’I.R. precede di molto la comparsa della sindrome metabolica, ma non sono noti i meccanismi con cui si instaura, anche se ritiene che siano alterati i recettori di membrana specifici per l’insulina. Comunque essa riveste un ruolo primario nella genesi della Sindrome Metabolica.
Il rischio cardiovascolare è aggravato se l’insulino-resistenza è associata alla iperglicemia, che, insieme all’iperinsulinemia, favorisce la trombofilia, l’iperadesività piastrinica, l’iperfibrinogenemia del D-dimero, tutte situazioni procoagulative. L’iperinsulimГ¬nemia induce una iperplasia endoteliale ed un danno delle cellule endoteliali per riduzione della nutrizione dovuta alla riduzione dei vasodilatatori fisiologici. A parte vi è il danno ossidativo irreversibile dei lipidi LDL endocellulari, che, una volta entrati nella cellula endoteliale, in seguito all’ossidazione, vi si depositano stabilmente. Si formano le placche ateromasiche che diventano rigide, con un maggior rischio di rottura sotto sforzo. La trombofilia ed iperaggeregabilitГ piastrinica concomitante inducono la formazione del trombo occlusivo che spiega la frequenza delle morti improvvise dopo sforzo, nei soggetti predisposti.
Un’insulino-resistenza e un’iperinsulinemia sono state rilevate nel 70% dei pazienti con ipertensione arteriosa essenziale, obesi e non, con un ruolo primario nella genesi della SM. L’iperinsulinemia è un fattore di danno sulla parete vasale e sul miocardio, a parte le alterazioni del metabolismo dei carboidrati; induce iperplasia delle cellule endoteliali che si associa spesso alla riduzione dei vasodilatatori fisiologici (ossido nitrico, prostacicline) in presenza di stress ossidativo che agisce anche sui lipidi LDL endocellulari. Questi, una volta entrati nella cellula endoteliale e ossidati irreversibilmente, non hanno più la possibilità sciogliersi e di uscirne e vi si depositano stabilmente, contribuendo alla formazione delle placche ateromasiche, che, rigonfie, diventano anelastiche, con maggior rischio di rottura dopo sforzo. La presenza anche di una trombofilia ed iperaggeregabilitГ piastrinica, spiega la frequenza delle morti improvvise dopo sforzo in questi soggetti predisposti. L’aumento di insulina circolante favorisce il riassorbimento renale di sodio e acqua, in seguito all’azione dell’aldosterone e dell’angiotensina, ed ciò è altra causa di ipertensione e di maggiore vasocostrizione.
Si è notato che nei maschi, a valori di insulinemia superiori ai 140 mg/ml, è correlato un aumento della mortalità per cause cardiache. Va ricordato che, nell’insieme l’insulino-resistenza, l’iperinsulinemia e l’iperglicemia favoriscono l’adesività piastrinica, “trombofilia” e l’iperfibrinogenemia del D-dimero, attivando la coagulazione.
Catecolamine.
Nell’obesità è presente un aumento delle catecolamine perché l’iperinsulinemia basale e postprandiale che accompagna l’obesità e l’insulinoresistenza rappresentano uno stimolo alla produzione delle catecolammine, infatti l’escrezione urinaria di noradrenalina ГЁ correlata al grado di obesità, alla distribuzione del tessuto adiposo addominale e all’iperinsulinemia. La funzione della midollare surrenalica nell’obesità è ridotta con una minore secrezione di adrenalina ed iperestrogenismo con la possibilità di ginecomastia.
Il cortisolo
E’ un ormone steroideo, come il corticosterone, prodotto nella zona corticale delle ghiandole surrenali su stimolazione dell’ ACTH, (ormone adrenocorticotropo ipofisario). Deriva dal colesterolo attraverso il pregnenolone ed il progesterone con una reazione di idrossilazione.
Colesterolo—pregnenolone—progesterone—idroprogesterone—cortisolo.
Un aumento del cortisolo in circolo si osserva nel digiuno prolungato, nei soggetti che hanno un rapporto vita/fianchi elevato; nelle donne con obesità addominale, associato ad ipersurrenalismo, con irsutismo e peluria ed un aumento degli androgeni. Nel diabete tipo 2 con insulino-resistenza è stata dimostrata un’elevata concentrazione di cortisolo, ACTH e di Гџ-endorfina. Ha una azione anti-insulinica perché stimola un aumento della glicemia in quanto incrementa l’attività della glicogeno-sintasi muscolare e della neogliconeogenesi epatica a partire dagli amminoacidi ottenuti dal catabolismo nei muscoli scheletrici, questa ГЁ più attiva al mattino soprattutto dopo esercizio fisico; incrementa la lipolisi del tessuto adiposo ed inibisce il trasporto del glucosio. Tutto questo comporta insulino-resistenza.
Ha una azione anti-immunitaria ed antinfiammatoria perché inibisce la sintesi degli anticorpi, la sintesi proteica endocellulare del DNA RNA, la reazione immunologica e la sintesi dei seguenti ormoni: GH(ormone della crescita) e testosterone e la conversione dell’ormone tiroideo T4 nel più attivo T3, agisce sulla pompa sodio potassio con aumento della concentrazione del sodio e diminuzione di quella del potassio. Alla capacità di inibire la sintesi proteica si aggiunge una funzione catabolizzante delle masse proteiche muscolare e della cute, con la comparsa di strie e smagliature cutanee; favorisce l’osteoporosi e lede la mucosa gastrica. Tutti questi effetti secondari sono sempre presenti nell’ipercorticosurrenalismo e nella sindrome di Cushing, che è una condizione di iperattività corticosurrenalica ed in cui sono presenti i seguenti sintomi: ipertensione arteriosa, diabete mellito di tipo 2, impotenza sessuale, ritenzione idrica e sintomi psichici quali la depressione, apatia, perdita di attenzione e di memoria.
Al mattino il livello cortisonico ГЁ più alto e ciò, notoriamente, si accompagna ad un aumento della glicemia e pressione arteriosa mattutina, aumenta dopo attività fisica ed anche nello stress psico-fisico. Per mantenere bassi i livelli di cortisolo sono utili i seguenti consigli alimentari: consumare pasti piccoli ma frequenti, una colazione abbondate al mattino con l’assunzione di alimenti con basso indice glicemico, cioè carboidrati complessi come l’avena, cereali senza zucchero, farine integrali e derivate. La sua secrezione è correlata alla durata e all’intensità dell’esercizio fisico, inoltre è stato rilevato negli atleti che nella fase preagonistica si ha un incremento dell’ACTH causato dallo stress psicologico da competizione. I segni clinici associati ad attività corticosurrenalica sono i seguenti:
1) un aumento della gittata cardiaca
2) aumento della glicemia,
3) stimolazione della sensazione di fame
4) stimolazione della secrezione di glucagone
5) riduzione dell’attività dei recettori insulinici
6) riduzione delle difese immunitarie e delle reazioni infiammatorie
7) riduzione della sintesi di collagene
8) accelera i processi di osteoporosi
9) stimolazione della glicogenosintesi dalle proteine
10) aumento del catabolismo proteico muscolare scheletrico
11) mobilitazione degli acidi grassi,
12) favorisce la lipogenesi viscerale ed addominale.
Il cortisolo è un ormone da controllare nelle seguenti condizioni morbose: Ipertensione, Irsutismo e alopecia, Obesità viscerale e strie rubre, Debolezza muscolare, Alterazioni del ciclo mestruale, Calo della libido, Edemi e subedemi, Gibbo, Infezioni ricorrenti, Alterata tolleranza glucidica, insulinoesistenza, Cute sottile facies, Osteoporosi / fratture, Cefalea, Depressione, Acne, Dislipidemia, Ritardata guarigione delle ferite.
Ormoni ipofisari
Follicolostimolante (FSH) è ridotto col risultato di un ipogonadismo.
DHEA-S deidroepiandrosterone solfato, come avviene per il testosterone, è ridotto in proporzione alla distribuzione del grasso addominale ed ai livelli di insulina ed è in correlazione con la resistenza insulinica. Il trattamento sostitutivo prolungato migliora la glicemia e la resistenza insulinica, da un incremento all’attività della lipoproteinlipasi, alla utilizzazione dei lipidi e, di conseguenza, si osserva una riduzione del grasso viscerale.
Sindrome dell’ovaio policistico
La presenza di un ovaio policistico è espressione di iperandrogenismo che è più pronunciato nelle donne che hanno obesità centrale o viscerale ed è seguito da un’insulino-resistenza e da iperinsulinemia, che a sua volta, è causa di un’aumentata produzione di androgeni, che, in un circolo vizioso, induce insulinoresistenza. Il miglioramento del quadro ormonale iperandrogenico migliora l’insulino-resistenza. Spesso l’obesità nella donna è accompagnata da ormoni steroidi femminili.
Dopo la menopausa l’aumento del testosterone e la riduzione dell’SHBG (che è un indicatore di iperandrogenismo) contribuiscono all’accumulo dell’adiposiàГ centrale, che si accompagna sempre a disordini della secrezione degli ormoni steroidi sessuali, con irregolarità mestruali ed amenorree. I ridotti livelli di SHBG sono associati ad insulino-resistenza nelle donne sia in fase pre- che post-menopausale e sono in grado di far prevedere la comparsa del diabete tipo 2. Nella menopausa il trattamento ormonale sostitutivo, con gli estrogeni (17-Гџ estradiolo), induce un ripristino delle condizioni premenopausa, aumentando l’SHBG e, riducendo il testosterone libero, con un netto miglioramento dell’equilibrio metabolico e della sensibilità insulinica.
Ormone della crescita
Nell’obesità i livelli dell’ormone della crescita (GH) sono bassi e la sua secrezione è ridotta sia per frequenza che per l’entità dei picchi, particolarmente nell’obesità viscerale. Anche le risposte secretive dopo le stimolazioni con GH-RH, l’L-Dopa, arginina, clonidina, ipoglicemia sono ridotte. Dopo somministrazione di testosterone la secrezione di GH migliora nell’uomo con obesità viscerale.
Tiroide
La funzione tiroidea non è compromessa in presenza di obesità, ma è noto che un soggetto diventa obeso se la tiroide è insufficiente. Infatti, i livelli di tiroxina (T4) totale e libera sono risultati normali nei soggetti obesi. E’ noto che l’apporto calorico influenza i livelli di T3, che si abbassano se l’apporto calorico è inferiore a 600 calorie/die, per risparmiare la massa muscolare. Se la restrizione calorica si prolunga, il T3 si riduce fino al 40%, la T3 Reverse raddoppia e la tiroxina rimane invariata. Al contrario, una dieta calorica fa invertire questo comportamento ormonale tiroideo. Gli ormoni tiroidei svolgono un ruolo che favorisce la lipolisi ed il catabolismo dei trigliceridi di deposito, anche perché sono in grado di aumentare l’azione dei recettori betaadrenergici nel tessuto adiposo, che trasmettono l’effetto lipolitico delle catecolamine.
A cura del prof. Giulio Iasonna

